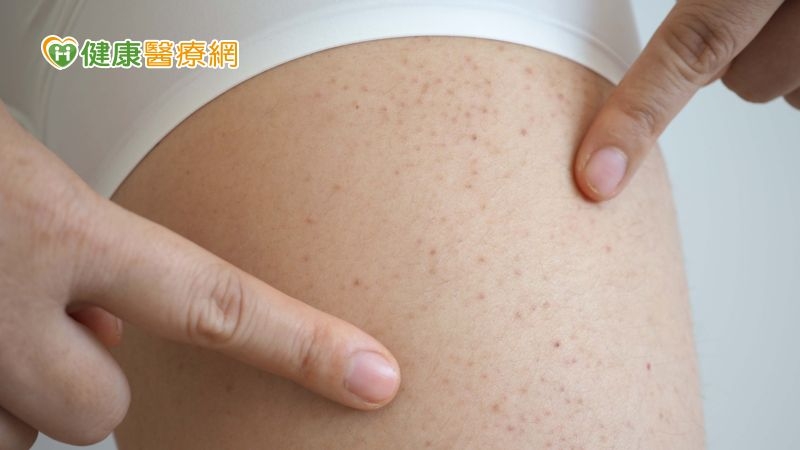
【健康醫療網/記者鄭宜芬報導】與一般貧血不同的「再生不良性貧血」,不僅紅血球不足,還缺乏白血球及血小板,患者容易出血、感染且難康復。有位四旬空姐患有嚴重貧血、四肢點狀出血且經血過多,接受治療卻反應不佳,加上空服員工作難以規律用藥,後改用二線藥物病況穩定。臺北榮總內科部主治醫師柯博伸表示,骨髓移植配對不易,若患者使用免疫療法效果不理想或本身條件限制無法接受治療,可申請健保給付二線藥物血小板受體促進劑(TPO-RA)治療。
容易感染、自發性出血 卻不易康復
柯博伸醫師說明,「再生不良性貧血」是一種骨髓衰竭疾病,也就是正常造血幹細胞供給完,骨髓無法再造血,雖然非惡性疾病,但患者若無接受良好治療,5年死亡率仍高達5至6成。
再生不良性貧血成因與免疫功能失調、物質環境、基因遺傳、BC肝炎病毒、使用高劑量化療藥劑、接觸化學溶劑或暴露於大劑量放射線環境中有關,好發於10至20歲的青少年,或者是60歲以上的族群。國內每年每百萬人約有5-7人罹病,發病率為歐美2倍。
當患者缺乏紅血球,會造成貧血、走路與活動易喘、疲倦、嗜睡;白血球低下會容易感染肺炎與泌尿道疾病,而且不易康復;血小板缺乏則容易出血、碰撞易瘀青,甚至出現腸胃道與口腔黏膜自發性出血。
治療方針以20歲、40歲年齡層做區分
治療方式以年齡層做區分,柯博伸醫師解釋,40歲以下都建議優先進行親屬完全相合骨髓移植,排斥性(移植物對抗宿主疾病,GvHD)小,比較不會有嚴重併發症或副作用。若無法找到完全相合捐贈來源,20歲以下的患者也可考慮進行周邊血幹細胞移植或非親屬完全相合的骨髓移植。
受到少子化影響,要找到親屬完全相合的骨髓配對相當困難。患者則可接受一線免疫抑制劑治療,以抗胸腺球蛋白加上環孢靈素的組合,讓幹細胞不要再被破壞,有助骨髓再長出較好的血球素。國外也有於一線治療時加減並用血小板受體促進劑(TPO-RA),促進血小板生成,整體效果更佳。
20歲以下:建議優先進行親屬間完全相合骨髓移植或周邊血幹細胞移植,若無適合來源,可考慮施行非親屬完全相合骨髓移植。
40歲以下:建議優先進行親屬間完全相合骨髓移植,或接受免疫療法。20至40歲患者較不建議做非親屬完全相合骨髓移植。
40歲以上:隨著年齡增長,骨髓移植排斥性增加,較不建議進行移植,可接受免疫療法。
一線治療面臨困境 健保給付二線用藥
骨髓移植配對不易,加上病患若無法規律服藥或效果不佳,一線治療恐面臨困境。柯博伸醫師進一步說明,近幾年二線治療多了血小板受體促進劑(TPO-RA)可供患者選擇,分為口服與針劑兩類,口服需每天早晚空腹服用,針劑一周打一次即可,皆有不錯的穩定度。
患者若使用免疫抑制療法效果不理想,或本身條件限制無法接受免疫抑制治療,可申請健保給付二線藥物使用。若使用二線治療仍有副作用,或無法規律用藥,也可申請給付轉換用藥。
即使穩定接受治療,柯博伸醫師仍呼籲,患者平日應做好飲食與居家照護,白血球低下時避免攝取生食或隔夜料理,以免引起沙門氏菌或寄生蟲感染;血小板低下的病人,須注意避免劇烈運動與碰撞,若四肢出現紅色出血小點,或嘴巴出現黑色血泡,恐為血小板低下徵兆,應及早就醫確認血球是否穩定,積極接受治療可改善存活率。