【健康醫療網/記者林怡亭報導】乳癌是台灣女性癌症之首,根據衛福部癌症登記報告顯示,2019年新診斷的乳癌病例高達17710(含原位癌2854位),2020年共2633名女性死於乳癌,平均每天48位被診斷乳癌、7.3位因乳癌失去生命,醫師提醒,女性朋友需正視乳癌篩檢的重要性,若發現變化或異狀應盡速就醫。
乳癌人數飆最多,好發45~59歲
過去二十多年來,台灣的乳癌發生率逐年攀升,從1996年的0.03%(每10萬人口30人), 飆升到2019年的0.0969%(每10萬人口96.95人),成長3.2倍。西園醫院永越健康管中心影像醫學部林永慧醫師表示:『相較於歐美好發於60~75歲,台灣的好發年齡年輕許多,高峰是在45~59歲,原位癌則是45歲左右。2019年台灣在40歲以下就診斷的年輕乳癌患者佔7%,有400位小於35歲,臨床上的年輕患者也越來越常見。』
自我檢查並不夠,定期篩檢最重要
面對乳癌的高成長率且年輕化趨勢,林永慧醫師提醒:『婦女僅靠自我檢查不易發現早期乳癌,防治的重點,在於定期接受影像檢查!』研究顯示,透過「影像檢查」發現乳癌的患者中,超過六成是早期乳癌,五年存活率高達88%,可見早期篩檢的重要。那麼有哪些影像檢查工具,可揪出早期乳癌?女性又該如何選擇及應用呢?
影像檢查三工具,有效揪出病灶
(1)乳房X光攝影檢查:
國際公認最有效的篩檢工具,偵測乳房內「微鈣化點、局部組織變形」。台灣研究顯示:每2年接受1次乳房攝影檢查,可降低乳癌死亡率41%、減少30%的第二期以上乳癌發生率。目前國健署補助45~69歲、40~44歲二等親內有乳癌家族史女性「每2年一次免費乳房攝影檢查」,婦女應多加利用。但乳房攝影對亞洲女性高比例的緻密型乳房(高比例乳腺組織),診斷率較差,可合併「乳房超音波」檢查,以減少檢查盲點,增加診斷率。
(2)乳房超音波檢查:
偵測乳房內「腫塊型病灶」如:囊腫、腺瘤、腫瘤等,無輻射,是緻密型乳房的檢查利器;適用任何年齡層,尤其是年輕女性。相較於西方女性,台灣約八成以上為緻密型乳房,年紀輕者比例更高。緻密型乳房的病灶,在攝影下易被遮蔽,且乳癌發生率是非緻密性乳房的4~6倍。因此,「乳房超音波」作為「乳房攝影」之外的輔助檢查,兩者相輔相成,為台灣女性診斷早期乳癌不可或缺的工具。
(3)乳房MRI磁振造影檢查:
無輻射、高解析度、無痛的高階影像檢查,對偵測腫塊病灶有極高的敏感度,是極佳的診斷利器。適用有乳癌家族史、曾罹患卵巢癌及子宮內膜癌者、帶有特定家族遺傳基因(BRCA1、BRCA2等),或曾接受乳房手術的女性(如自體脂肪豐胸、假體植入、矽膠注射隆乳),建議至少每兩年一次MRI檢測,除偵測早期乳癌外,同時可評估植入物之完整性。
早發現早治療,珍愛自身健康
乳癌的危險因子包括:有乳癌家族史、曾罹患卵巢癌及子宮內膜癌者、賀爾蒙因素(長期使用賀爾蒙補充或避孕藥、初經早停經晚、無生育或晚生育)、抽菸、飲酒、肥胖等。林醫師提醒:「乳癌不可怕,只怕發現晚!若早期發現,經由適當治療,普遍預後良好。」缺乏篩檢意識、逃避乳房檢查,常致錯失早期診斷的良機,鼓勵年輕女性朋友每年一次乳房超音波檢查;40歲以上婦女每年一次超音波及兩年一次的乳房X光攝影;高危險群或經隆乳手術女性可考慮加做乳房磁振造影MRI檢查。乳房有任何異狀都應提早就醫,及早發現、及早治療,珍愛身體健康。
【乳癌個案分享】
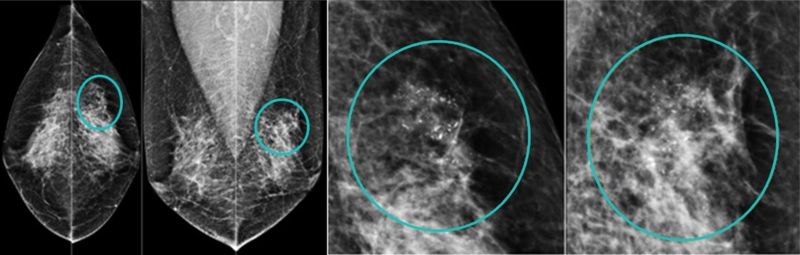
56歲王小姐,在國健署免費乳房攝影篩檢後發現:左乳房外上方有一群聚微鈣化點,經手術證實為乳癌初期,後續恢復良好。
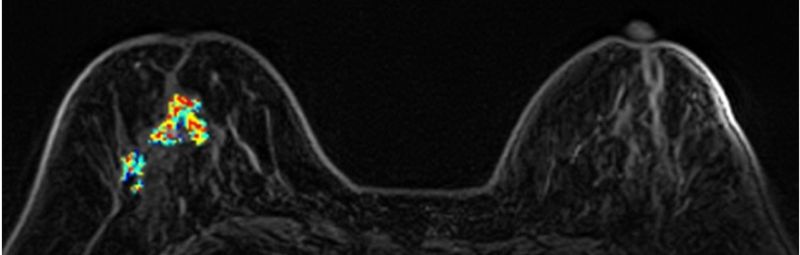
64歲石小姐,曾接受矽膠注射隆乳,因右乳疼痛求診,但矽膠在乳房攝影及超音波下會遮蔽病灶而無法診斷,經磁振造影MRI發現:右乳有一不規則腫塊(約55mm)、乳頭內縮,高度懷疑惡性腫瘤,經手術證實為乳癌。