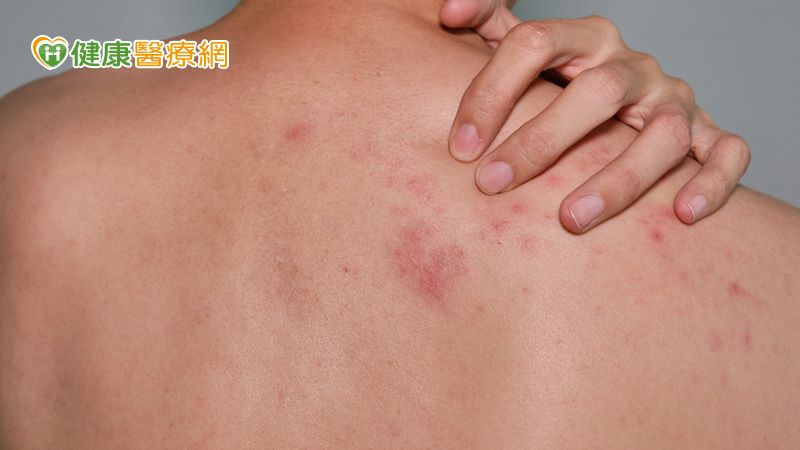
【健康醫療網/記者張慈恩報導】50歲陳先生因喉嚨痛、全身倦怠和畏寒至住處附近診所就診,被當成一般感冒治療,吃了兩天感冒藥之後全身起大片紅疹,送至外院被診斷為對感冒藥的藥物過敏,停服感冒藥後情況卻持續惡化,身上皮膚多處起水泡合併剝落糜爛,口腔黏膜破損流血和視力模糊。
嚴重藥物過敏 出現史蒂芬強森症候群
後來到仁愛長庚合作聯盟醫院皮膚科門診求診,洪翊騰醫師調閱近一個月雲端藥歷,竟發現罪魁禍首是陳先生在兩週前因為三叉神經痛開始服用的卡馬西平(Carbamazepine),經抽血和皮膚切片後診斷為卡馬西平(Carbamazepine)所導致的嚴重藥物過敏—史蒂芬強森症候群/毒性表皮溶解症。陳先生後續迅速被轉至林口長庚皮膚科暨藥物過敏反應中心接手,經歷燒燙傷中心治療後於一般病房出院。
延遲性過敏反應 前驅症狀類似感冒
洪翊騰醫師表示,藥物過敏可能為服用藥物後數分至數小時發生的立即性過敏反應—急性蕁麻疹,但更多的是數天至數週才會出現的延遲性過敏反應。這類過敏反應的前驅症狀類似感冒,病人或非有經驗醫師常誤以為是只吃一兩天的感冒藥所致,從而使病人繼續服用真正過敏藥物造成傷害,但其實一個月內的藥物都有可能是兇手。
臨床表現多樣 6大警訊不可輕忽
洪翊騰醫師說,藥物過敏反應臨床表現多樣,但可以總結成六大警訊:一、「疹」—皮膚紅疹、搔癢或水泡;二、「破—口腔或黏膜潰瘍;三、「痛」—吞嚥或排尿痛;四、「紅」—眼睛紅腫、燒灼或視力模糊;五、「腫」—嘴唇腫、呼吸道阻塞或淋巴腫大;六、「燒」—發燒。
這些藥物常見過敏 嚴重恐致命
洪翊騰醫師指出,常見過敏藥物包含抗生素、磺胺藥、抗癲癇藥物、降尿酸藥、消炎止痛藥(NSAID)、肌肉鬆弛劑和放射顯影劑等,依不同過敏類型而不同。最嚴重的藥物過敏反應當屬史蒂芬強森症候群/毒性表皮溶解症,特色為快速進展的全身紅斑及水泡,黏膜潰爛與表皮剝落壞死,有如全身燒燙傷。其他的重要器官包括肝、肺、腎等都有可能受到影響,造成致命的併發症。