記者林重鎣/台中報導
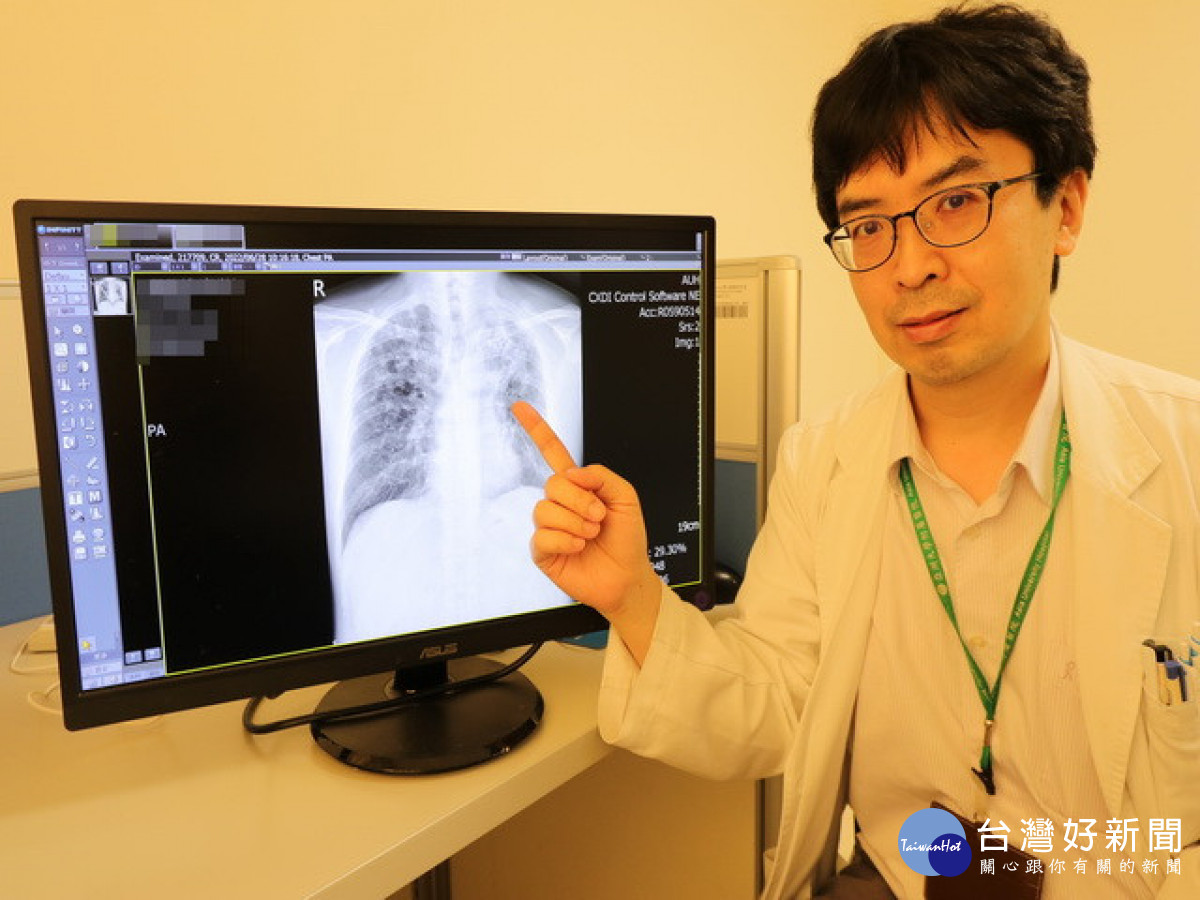
50歲李先生去年中剛完成漫長的肺結核治療療程,不料日前又因咳嗽超過2週前來門診就醫,經安排痰液檢驗後,果然再度出現結核菌蹤影,且糖化血色素更高達10.9%,不僅得重新啟動新一輪抗結核藥物治療,還得嚴格追蹤糖尿病變化,讓他直呼得不償失!
亞洲大學附屬醫院胸腔內科主任林育生指出,根據研究,糖尿病患者罹患結核病的發病風險遠比非糖尿病患者來得高,合併兩種疾病的患者也會有較高的死亡率和復發率,簡單來說,糖尿病患本身就是結核病的高風險族群,一旦血糖控制不佳或血糖偏高,往往會先影響患者免疫系統,抵抗力變弱後受到結核桿菌侵犯。
林育生表示,結核桿菌的分裂速度很慢,大約每 20 小時才分裂一次,且對外界抵抗力甚強,在陰暗處,結核桿菌可生存2至3個月不死,屬於「偏性好氣菌」(Strict Aerobes),發育最宜溫度為 37°C,故臨床上結核菌的感染以肺部為最好發部位,即使接受過完整抗結核藥物的治療,仍可能有少數的結核菌會躲藏在白血球不易到達的區域,如肺部的疤痕、空洞或是乾酪性結節內,「有如進入冬眠狀態」,待適當時機再復出作亂。
至於何時是適當時機呢?林育生強調,前述李姓患者去年就是因為胸腔X光浸潤嚴重並有開洞性病灶,足足吃藥一年,整整比標準的6個月多出一倍,完治後仍留下許多疤痕,大幅增加結核菌躲藏冬眠的機率,另一個重要因素則是他自認恢復狀況佳,自行停用糖尿病藥物,未能好好控制糖尿病,影響身體免疫功能,導致結核病捲土重來。
林育生提醒,一般民眾若身體狀況穩定,且非長時間、大量接觸結核菌,即使感染後也不易進展成真正的肺結核,但若是嬰幼兒、有肺部慢性疾病造成氣道結構改變的病人、糖尿病長期控制不良、長期接受類固醇、免疫抑制劑治療、化療或其他自體免疫疾病的病人,則是屬於易受感染發病族群。
林育生建議,一旦結核病復發,除了藥物種類可能需要更多外,還需擔心抗藥性結核的問題,增加治療難度,尤其長期熬夜、作息紊亂、長期處於壓力之下等原因,也會造成免疫功能下降,增加結核病感染或再發的機率,民眾務必提高警覺,身體有任何異狀要趕緊就醫治療。
更多新聞推薦